

■第1章:ディジョージ症候群とは?
「まず、“ディジョージ症候群”って、どういう病気なんですか?」
小児科医:
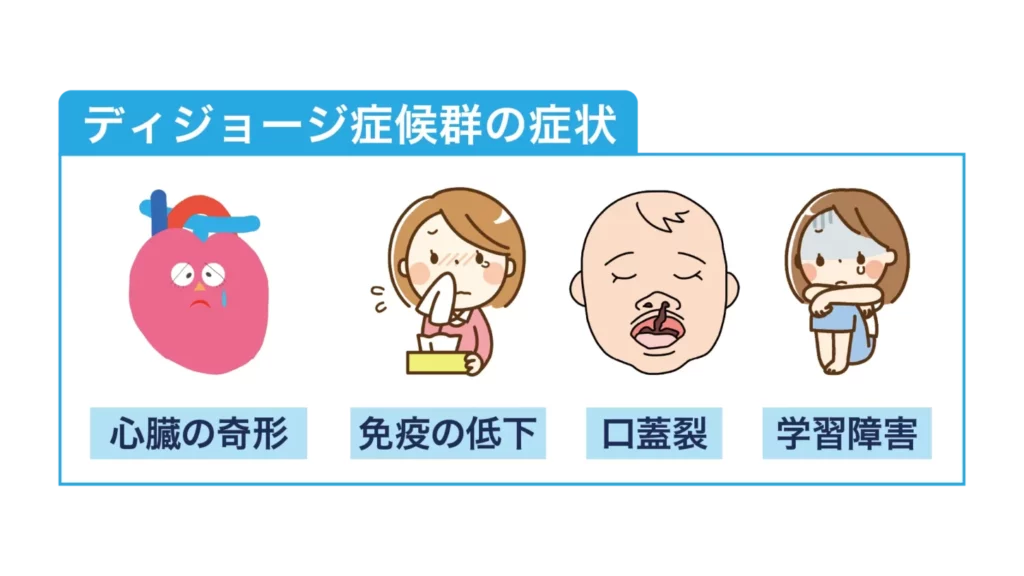
「ディジョージ症候群、正式には22q11.2欠失症候群と言います。染色体の22番の一部が欠けていることで、心臓の奇形、免疫の低下、口蓋裂、学習障害など、非常に多岐にわたる症状が現れます。」
質問者:
「そんなに幅広いんですか! 見た目ではわからないことも多そうですね。」
小児科医:
「はい。症状に個人差が大きく、“軽く見えるけど困っている子”が少なくないんです。」
質問者:
「実際、どういうきっかけで診断されることが多いんでしょうか?」
小児科医:
「一番多いのは、心臓の奇形で生まれてすぐに診断されるケースです。特に“ファロー四徴症”や大動脈の位置異常が見つかると、染色体検査を行います。あとは、発語の遅れや学習のつまずきがきっかけになる場合もあります。」
質問者:
「なるほど。小さいころから何か“気になる”ことがあって、やっとわかるという流れなんですね。」
質問者:
「先生は、これまでディジョージ症候群の子を診たことはありますか?」
小児科医:
「はい。心臓手術を受けた子、免疫が弱くて感染を繰り返していた子、発達に時間がかかる子など、様々なケースがありました。」
質問者:
「どんな支援が必要になるのでしょう?」
小児科医:
「たとえば、免疫不全がある子は生ワクチンを打てなかったり、入院時は感染対策が厳重になります。また、言語療法や作業療法といった発達支援、学校選びも大切になります。親御さんと連携して“この子にとっての最適解”を考えることが、医師の役割になります。」
質問者:
「“治す”というより、“支える”という関わりが中心になるんですね。」
質問者:
「でも、外見でわからなかったり、元気そうに見えると、理解が得られにくそうです。」
小児科医:
「そうなんです。“なまけている”“親の育て方”と誤解されることもあります。社会的な支援が必要なのに、診断がつかないと福祉につながらないという壁もあります。」
質問者:
「親御さんも苦しんでいそうですね。」
小児科医:
「“病気なのに、誰にも理解されない”という孤独が強いんです。だからこそ、私たち医療者が一番の味方でいなければならないと思っています。」
質問者:
「NIPTなどの出生前検査で見つけることもできるのでしょうか?」
小児科医:
「現在のNIPTでも、22q11.2欠失症候群は“微小欠失”として検査対象になっているプランがあります。ただし、確定診断ではないため、陽性の場合は羊水検査などの確定検査が必要です。」
質問者:
「早くわかることの意味って、大きいですか?」
小児科医:
「はい。早期診断によって、心臓の管理や免疫対応、発達支援が早く始められますし、ご家族も心構えができます。」
質問者:
「ディジョージ症候群の子どもたちと向き合う中で、先生が感じることはありますか?」
小児科医:
「たとえ課題があっても、その子なりのペースで確かに成長しています。できなかったことが“できた”瞬間を一緒に喜べるのが、この仕事の醍醐味です。」
Copyright (c) NIPT Hiro Clinic All Rights Reserved.