

こんにちは、未来のあなたと赤ちゃんを笑顔にするおかひろしです。
このチャンネル(コラム)では、NIPT(新型出生前診断)を中心に、妊娠・出産・遺伝に関する医学的根拠に基づいた情報を、感情論ではなくデータを元に分かりやすくお届けしています。
妊活を始め、なかなか赤ちゃんを授からないと、「もしかして自分に原因があるのでは?」と不安になるのは自然なことです。しかし、不妊は決してどちらか一方の責任ではありません。
現代では**「6組に1組」のカップルが不妊に悩んでいますが、その原因は男女ほぼ半々**にあることが分かっています。
本記事では、「不妊症」の正しい定義から、妊娠率を大きく左右する年齢の真実、そして男女別にどのような検査があり、最新の**「不妊遺伝子検査」**がどのように未来の治療方針を変えるのかを、徹底的に解説します。
不妊症は、医学的に**「避妊をせずに1年間性交をしても妊娠しない状態」**と定義されています。
この「1年間」というのはあくまで目安であり、すべてのカップルに当てはまるわけではありません。重要なのは、**「年齢」と「健康状態」**によって、検査に進むべきタイミングが変わるということです。
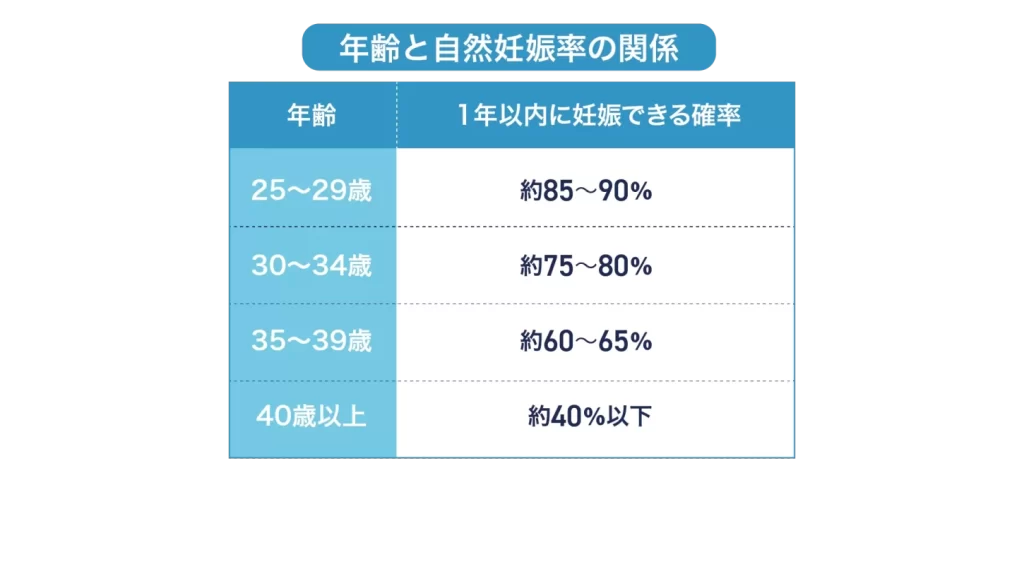
妊娠のしやすさは、女性の年齢によって大きく変動します。
| 年齢層 | 1年以内に妊娠できる確率 |
| 25〜29歳 | 約85〜90% |
| 30〜34歳 | 約75〜80% |
| 35〜39歳 | 約60〜65% |
| 40歳以上 | 約40%以下 |
特に35歳を境に妊娠率が急激に低下することが分かります。見た目や体力に変化がなくても、卵子の質は徐々に低下し始め、流産率や染色体異常のリスクも上昇し始めるのがこの時期です。
そのため、日本産科婦人科学会のガイドラインでも、**「35歳を超えている場合や生理不順がある場合」**は、1年を待たずに半年程度で検査や専門医への相談を始めることが推奨されています。
正しい知識を持つことが、不安を減らし、早期に解決へと進むための第一歩となります。
不妊は「女性側に原因がある」という誤解が根強く残っていますが、この考え方は医学的に完全に否定されています。最新のデータに基づけば、不妊は**「夫婦2人の問題」**として捉えるのが正しい姿勢です。
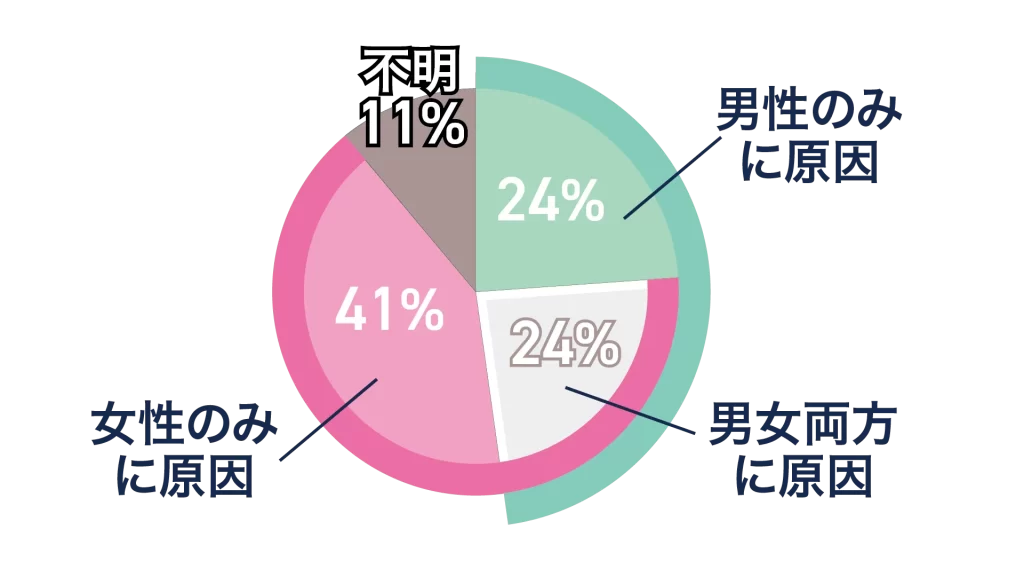
医学的なデータで見ると、不妊の原因は以下のように分散しています。
つまり、原因の半分以上が女性側以外にあるということです。「不妊=女性の責任」という考えは完全に誤りであり、夫婦で協力し、正しい知識と医療のサポートを得ることが大切です。
男性不妊の大きな原因は「造精機能障害」で全体の約8割を占めると報告されており、決して無視できない問題です。
不妊治療を始める前に、まずは「妊娠しにくい理由」が体のどこにあるのかを特定するための基本検査が必要です。
女性の検査は、主に「卵子」「通り道」「ベッド」の3つの要素をチェックします。
| 検査の目的 | 具体的な検査方法 | 確認できること(原因の例) |
| ① 排卵機能のチェック | 基礎体温測定、ホルモン採血、超音波検査 | 卵子が育っているか、排卵が起こっているか。(排卵障害など) |
| ② 卵管の通過性チェック | 子宮卵管造影検査、通水検査 | 卵子と精子が出会う「道」が詰まっていないか。(卵管閉塞など) |
| ③ 子宮環境のチェック | 子宮鏡検査、超音波検査 | 受精卵が着床する子宮内膜に異常がないか。(筋腫、ポリープなど) |
これらを段階的に調べることで、女性不妊の原因(約41%)の大部分を特定することができます。
男性不妊の原因を調べる上で、まず基本となるのが**「精液検査」**です。
精液検査では、精子の「数」「運動率」「形態」を詳しく調べます。WHO(世界保健機関)の基準では、精子の濃度が1mlあたり1,500万以上、運動率が40%以上であることが「正常」とされます。
不妊カップルの約3割は男性側に問題が見つかりますが、精液検査で異常があれば、さらに詳しいホルモン検査や、後述する染色体・遺伝子検査を追加で実施することになります。
精液検査の評価を正確に行うためには、検査前に**「2〜7日間の禁欲期間」**を設けることが推奨されています。短すぎると精子の数が少なく、逆に長すぎると精子の質が落ちてしまうため、この期間を守ることが非常に大切です。
基本的な不妊検査で明確な原因が見つからない場合、あるいは重度の男性不妊など特定のケースでは、さらに一歩踏み込んだ**「不妊の遺伝子検査」**が有効な選択肢となります。
近年開発されている遺伝子検査(例:Gene-Checker Infertilityなど)では、従来では特定が難しかった、不妊に関わる数十種類以上の遺伝子(女性55種類、男性40種類など)をスクリーニングし、遺伝子レベルの異常を解析します。
具体的には、卵子がうまく育たない・排卵しないといった女性側の排卵障害や、男性側の造精機能障害の背景にある、染色体の異常や、ごく小さな**遺伝子の変異(一塩基変異/SNV、コピー数多型/CNVなど)**まで調べることが可能です。
この遺伝子検査は費用がかかりますが、それ以上の大きなメリットを夫婦にもたらします。
不妊治療、特に体外受精(IVF)は時間的にも精神的にも大きな負担となります。遺伝子検査の結果、
といった情報が事前に分かれば、無駄な治療を繰り返すことを防ぎ、最短距離で最適な治療法を選ぶことができます。
不妊の原因が遺伝的なものである場合、それは将来生まれてくる子どもに遺伝するリスクや、染色体異常を持つリスクがあることを示唆します。
といったことが判明すれば、着床前診断(PGT-A/PGT-SR/PGT-M)や、私たちがお届けしている**出生前診断(NIPT)**といった次のステップを検討するための重要な判断材料となります。
お金をかけて治療を始める前に、こうした遺伝子検査で**「可能性の見極め」**をすることは、今の時代の賢い選択と言えるでしょう。
本日は、不妊症の定義から最新の遺伝子検査までを解説しました。
不妊は、**「誰にでも起こりうる身近な現象」**であり、夫婦どちらか一方の責任ではありません。最も大切なのは、不安を一人で抱え込まず、**夫婦で協力して「早めに体の状態を知ること」**です。
早めに正しい情報を得て備えることが、不安を減らし、未来の赤ちゃんを笑顔に導くための最も確実な一歩となります。
Copyright (c) NIPT Hiro Clinic All Rights Reserved.