

こんにちは。未来のあなたと赤ちゃんを笑顔にする、おかひろしです。
このコラムでは、NIPT(新型出生前診断)を中心に、医学的根拠に基づいた情報を、感情論ではなくデータで分かりやすくお届けしています。
「高齢出産だとダウン症の確率が跳ね上がるのか?」「不妊治療をするとリスクが増えるのか?」「もし障害があったら離婚してしまうのか?」
世間には、ダウン症(21トリソミー)に関して、不安を煽るような噂や情報が数多く飛び交っています。これらの情報は、しばしば断片的で誤解を生み、妊娠中のご夫婦の心を苦しめます。
今回は、そんな**「誰もが聞きたいけれど聞くことができない、ダウン症の疑問」**について、遺伝専門医の立場から正直にお答えします。噂に惑わされる前に、この情報を知ることで、正しい知識に基づいた冷静な決断ができるはずです。
「妊娠は35歳を超えるとリスクが一気に上がる」という話は、よく聞かれます。これは事実ですが、**「35歳」は医学的に「高齢妊娠」**とされるラインであり、統計的にリスクが見えやすくなる目安として使われてきた数字です。
ダウン症(21トリソミー)の発生率は、年齢とともに緩やかに、しかし段階的に上昇します。
| 妊婦の出産時年齢 | ダウン症(21トリソミー)の発生率 |
| 20歳 | 約1,667分の1 |
| 30歳 | 約952分の1 |
| 35歳 | 約385分の1 |
| 40歳 | 約106分の1 |
【結論】
リスクは「35歳で急に跳ね上がる」というより、「少しずつ上がっていって、35歳頃から数字として目立ちやすくなる」というのが正確な解釈です。20代でも異常が起こることはありますし、若いから絶対安心というわけでもありません。
「不妊治療(体外受精など)で生まれた子どもはダウン症が増えるのでは?」という懸念もよく聞かれますが、**不妊治療そのものがダウン症の原因になるという科学的な根拠は確立されていません。**ここが非常に重要なポイントです。
不妊治療を受けた方のデータを見ると、30代後半から40代の年齢層が中心となる傾向があります。
つまり、「不妊治療だからリスクが上がる」のではなく、「不妊治療を受ける方の年齢が高いから、その年齢要因が統計に反映されている」と解釈するのが正確です。リスクを左右する主因は、あくまで親の年齢なのです。
ダウン症は一つの疾患ですが、遺伝的な発生メカニズムによって3つのタイプに分かれます。この中で、**「転座型」**は親から受け継ぐ可能性があるため、注意が必要です。
| タイプ | 割合 | メカニズム | 遺伝リスク |
| 標準型21トリソミー | 90〜95% | 卵子または精子の分裂エラーにより、21番染色体が3本になる(偶発的) | 再発リスクは低い |
| 転座型21トリソミー | 3〜4% | 21番染色体の一部が他の染色体にくっつく(転座)。 | 親が保因者の場合、再発リスクが10%前後と高い |
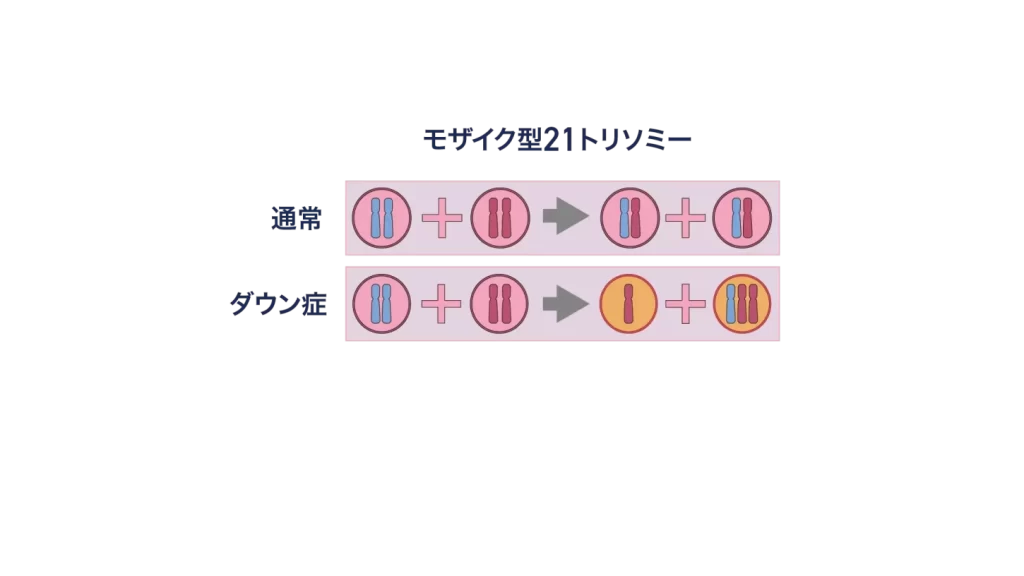
| モザイク型21トリソミー | 1〜2% | 受精後の細胞分裂でエラーが起き、正常細胞と異常細胞が混ざる。 | 不定 |
転座型が見つかった場合、その原因が親のどちらかに**「均衡型転座」**(親自身は健康だが、染色体の配置に異常がある状態)があるかどうかを調べるために、両親の染色体検査が推奨されます。
親が保因者であった場合、次の妊娠でダウン症のお子さんが生まれる確率は10組に1人程度と非常に高くなるため、事前の検査と情報収集が不可欠です。
「ダウン症と診断された場合、ほとんどの女性が中絶を選ぶ」という情報は、非常にデリケートなテーマです。
日本の調査では、NIPTや羊水検査などの確定診断で異常が確認されたケースのうち、約9割が中絶を選択しているという報告があります。これは決して小さな数字ではなく、多くのご家庭が、悩み抜いた末に、非常に重い決断を下しているという現実を表しています。
しかし、この数字は**「残りの1割の方は出産を選び、子育てをしている」**という事実も示しています。
中絶を選ぶご家庭も、出産を選ぶご家庭も、どちらが正しい、間違いということはありません。経済的な問題、介護の継続性、夫婦の価値観、周囲の支援体制など、それぞれの家庭の状況に合わせて熟考した結果であり、その決断は尊重されるべきものです。
この問題に対し、遺伝専門医として私たちができることは、感情論ではなく**「正確な情報と支援体制」**を提供することだと考えています。
残念ながら、障害を持つお子さんを育てるご家庭は、離婚率が上がる傾向があるというのは事実です。これは、お子さんへの愛情が不足しているわけではなく、経済的・心理的な負担が大きすぎるためです。
子育ての負担が大きく、特に母親一人に責任が集中すると、夫婦間で**「協力して育てたい」という気持ちと「現実の疲弊」**の間に大きな温度差が生じやすくなります。
このストレスや不安の積み重ねが夫婦関係に影響を及ぼし、離婚率の上昇につながることが指摘されています。大切なのは、夫婦が共に責任を持ち、社会的な支援を最大限に利用することです。
今日は、「誰もが聞きたいけれど聞くことができない!ダウン症の疑問」について、データをもとに解説しました。
Copyright (c) NIPT Hiro Clinic All Rights Reserved.