妊娠初期の健診で「胎囊(たいのう)」という言葉を耳にすることは多いでしょう。胎囊とは、妊娠初期に超音波検査で最初に確認される黒い袋状の構造であり、胎児が発育するための環境となる子宮内の構造物です。医師から「胎囊が確認できました」と言われると安心感を覚える一方で、「胎囊が小さい」「胎芽が見えない」などの言葉に不安を感じる方も少なくありません。本記事では、胎囊の大きさの正常な範囲や測定時期、異常の兆候、そしてNIPT(新型出生前診断)との関連性について、専門的な知見を交えて詳しく解説していきます。
胎囊とは何か?妊娠初期の重要なサイン
胎囊とは:妊娠成立を示す最初のサイン
胎囊(gestational sac)は、受精卵が子宮内に着床した後に形成される、羊膜と絨毛膜で囲まれた袋状の構造です。胎児のもととなる胎芽(たいが)や、羊水、胎盤などがその中で育っていきます。
妊娠4〜5週頃から経腟超音波検査で確認されることが多く、「子宮内に胎囊が見える」=正常妊娠が成立している可能性が高いという意味になります。
逆に、妊娠反応が陽性であっても胎囊が見えない場合は、**異所性妊娠(子宮外妊娠)**などの可能性もあり、注意が必要です。
胎囊(たいのう)の役割と発達
妊娠が成立すると、まず子宮内に「胎囊」と呼ばれる袋状の構造が確認できるようになります。胎囊は、受精卵が子宮内膜に着床した後に形成され、超音波検査では妊娠4〜5週頃から黒い楕円形の袋として映し出されます。妊娠のごく初期に確認されるもっとも基本的な所見であり、妊娠が順調に進んでいるかどうかを判断するための最初の目安となります。
胎囊の役割
胎囊は単なる袋ではなく、胎児が育つための「保護空間」として重要な役割を担っています。内部は羊水で満たされ、外部からの衝撃や圧力から胎芽(のちの胎児)を守る働きをしています。また、胎囊の中には**卵黄嚢(らんおうのう)**が出現し、胎盤が完成する前の時期に栄養を供給する役割を果たします。胎児が自らの循環系を確立するまでの間、卵黄嚢は生命維持に欠かせない臓器といえます。
発達の過程
胎囊は妊娠週数に応じて少しずつ大きくなり、妊娠6週頃には胎芽が確認されるようになります。さらにその後、心拍が観察できれば、妊娠が継続していることを強く示す重要なサインとなります。一般的に、胎囊は妊娠週数+10mm前後の大きさで発育するのが標準とされており、この増大のペースが妊娠経過を評価する大きな指標となります。
診断上の意味
胎囊の形や大きさ、位置は、妊娠の健全性を見極める重要な手がかりです。たとえば、胎囊が子宮内に正しく存在するかどうかを確認することで、子宮外妊娠の可能性を排除できます。また、胎囊が不整形であったり、成長が妊娠週数に比べて著しく遅れている場合には、流産や稽留流産などのリスクが疑われることがあります。そのため、産婦人科医は妊娠初期に超音波検査を用いて胎囊の発育を定期的に観察し、妊婦と胎児の健康を確認していきます。
胎囊の確認がもたらす安心感
妊娠初期は不安定な時期であり、流産の可能性も少なくありません。その中で超音波で胎囊が確認できることは、妊婦にとって妊娠が順調に進んでいる証として大きな安心材料となります。特に、胎芽や心拍が確認できる段階に進めば、流産率は大幅に低下するといわれており、出産に向けて前向きに準備を始められる目安になります。
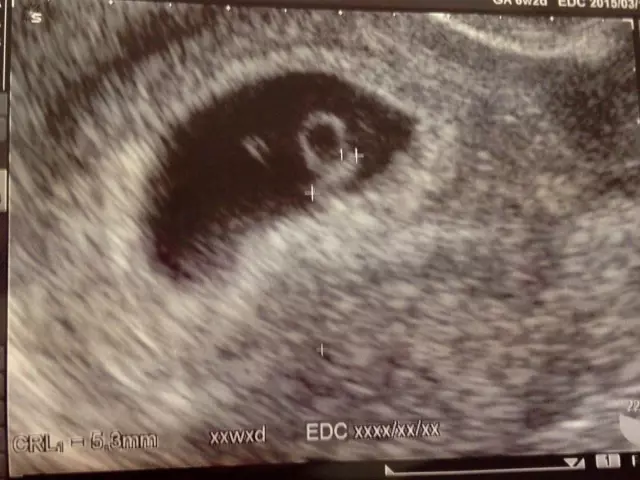
胎囊の大きさの基準と成長曲線
正常な胎囊の大きさと妊娠週数の目安
胎囊の大きさは「GS(Gestational Sac)」という指標で測定され、**胎囊の最大径(mm)**をもとに評価されます。以下は一般的な妊娠週数ごとの胎囊サイズの目安です。
| 妊娠週数 | 胎囊の大きさ(平均値) |
| 4週0日〜4週6日 | 約2〜10mm |
| 5週0日〜5週6日 | 約10〜20mm |
| 6週0日〜6週6日 | 約20〜30mm |
| 7週0日〜7週6日 | 約30〜40mm |
※あくまで平均的な目安であり、多少の個人差はあります。
胎囊の大きさと胎芽の確認時期
胎囊の大きさが20mm程度になると、多くの場合で胎芽が確認されます。胎芽が見えた後は、心拍の有無が重要な指標となり、妊娠が順調に進行しているかを判断します。
ただし、妊娠週数の誤差や排卵時期のズレにより、実際の発育スピードには個人差があり、「基準通りでない=異常」とは限りません。
胎囊の異常:どんなサインに注意すべきか
胎囊が小さい・成長が遅い場合
胎囊が妊娠週数に対して明らかに小さい場合、以下のようなケースが考えられます。
- 排卵時期のズレによる見かけ上の遅れ
- 胎芽の発育不良
- 稽留流産(けいりゅうりゅうざん)の可能性
胎囊が大きくなっても中に胎芽が確認されない、心拍が見えないという状態が続く場合、**「空胞性妊娠(ブライトブライツ卵)」**や初期流産の可能性も否定できません。
医師は一定期間を空けて再検査を行い、胎児の発育状況を慎重に判断します。
胎囊が変形している・不整形な場合
通常、胎囊は楕円形または円形に近い形をしていますが、まれに不整形な形状や圧迫されたような形が見られる場合があります。これは子宮の収縮や筋腫、内膜の状態などが影響していることがあり、発育に支障を来すこともあります。
形状異常は一時的なことも多いため、経過観察によって自然に改善することもありますが、場合によっては詳細な検査が必要になることもあります。
胎囊の位置が不適切な場合
胎囊が子宮内ではなく、卵管や子宮頸部など異常な部位に着床している場合、これは異所性妊娠として処置が必要になります。子宮外妊娠は放置すると命に関わるケースもあるため、早期診断が非常に重要です。
胎囊の異常とNIPT(新型出生前診断)の関係性
染色体異常と胎囊の成長遅延
胎囊の成長が著しく遅れている場合、胎児の染色体異常が関係していることもあります。特に、21トリソミー(ダウン症)や18トリソミー、13トリソミーなどの重篤な異常では、妊娠初期の段階から発育不全が現れることがあります。
ただし、胎囊の異常=染色体異常とは限りません。これらはあくまで一つの兆候であり、正確な診断には遺伝学的検査が必要です。
NIPTの位置づけと検査時期
NIPTは、母体の血液から胎児のDNA断片を分析し、染色体異常の可能性を高精度でスクリーニングする検査です。妊娠10週以降から受検可能で、非侵襲的で安全性が高く、高齢妊娠や不安要因がある妊婦に多く選ばれています。
胎囊の成長に不安がある場合、NIPTを併用することで、発育遅延の背景に染色体異常が関与しているかどうかを早期に判断する一助となります。

まとめ:胎囊の変化を正しく理解し、安心につなげる
妊娠初期は不安も多く、超音波検査での小さな数値やコメントに一喜一憂してしまいがちです。しかし、胎囊の大きさや形、見え方にはある程度の個人差があるため、「基準から少し外れているから異常だ」とは限りません。
- 胎囊の成長は週単位で変化する
- 排卵日や着床のタイミングによって見え方に差が出る
- 再検査や経過観察を通じて正確な診断が行われる
不安な気持ちがあるときは、一人で抱え込まず、専門医に相談することが何より大切です。また、必要に応じてNIPTなどの出生前検査を活用することで、より正確な情報をもとに安心感を得る選択肢が広がります。
「胎囊が見えた」という小さなサインから始まる命の育み。その一歩一歩を、焦らず丁寧に見守っていきましょう。







